JR蒲田駅・東急多摩川線駅西口徒歩2分
内科・消化器内科・肛門外科

夜19:30まで受付 仕事帰りに受診可能
詳しくはクリニック案内をご確認ください
消化器内科
腹痛・便秘・下痢・吐き気・嘔吐・血便・下血など、いろいろな消化器に関する症状を持った患者様の窓口になるのが消化器内科です。症状によっては血液検査・超音波検査・内視鏡検査など様々な検査を行うのも消化器内科の役目です。そして診断を下し、お薬で治療出来る患者さんには薬物治療を、また手術が必要な患者さんには外科への紹介を行います。また薬物治療のみでなく、内視鏡(胃カメラ・大腸カメラ)を用いてポリープの切除や、最近では早期がんの切除まで行うようになってきており、消化器内科の役割が多くなってきています。
特に当院では、経鼻内視鏡・通常経口内視鏡・大腸内視鏡を備え、狭帯域光観察(NBI)および色素法を導入することにより、喉頭がん・下咽頭がん・食道がん・胃がん・結腸がん・直腸がんの早期発見に力を入れています。またご希望の患者様には静脈麻酔を併用し、苦痛の少ない検査を行って参ります。
食道の病気
食道胃逆流症(しょくどういぎゃくりゅうしょう:GERD)、逆流性食道炎
早期に発見することが出来れば、内視鏡で切除することができ、生命予後も良好ですが、リンパ節に転移をすると予後不良です。喫煙やアルコールを摂取される方は、定期的に内視鏡検査を受けましょう。
胃の病気
予後:早い時期に発見することが出来れば、生命予後は良好です。40歳以上の方は定期的な内視鏡検査をお勧めします。また近年、抗がん剤による治療成績も向上してきています。
十二指腸の病気
小腸の病気
根本的な治療ではありませんが、上記症状の際には容易に脱水に陥り易く、脱水が病状をさらに悪化させます。経口摂取が十分でない場合には点滴治療が有効です。当院では点滴室をご用意しておりますので、お気軽にお尋ねください。
大腸の病気
過敏性腸症候群(IBS: Irritable Bowel Syndrome)
*下記の①、②の症状を1か月以上繰り返す。また症状を説明する器質的疾患がない。
① 腹痛、腹部不快感ありおじゃ腹部膨満感がある。
② 便通異常(下痢、便秘あるいは交替性便通異常)がある。便通異常には以下の1項目を含む。
1) 排便回数の変化
2) 便性状の変化(硬便~兎糞/軟便~水様便)
IBSの原因としてはストレスなどの心理的要因や自律神経の異常、また腸内神経伝達物質の分泌異常などが指摘されていますが、いまだにはっきりとした原因に関しては判っていません。
肝臓の病気
肝臓は人体の中で最も重い臓器で、体重の約50分の1程度の重さがあり、成人では約1000~1500g程度です。その働き自体も大きく、生命維持に重要な役割を果たしています。しかし、肝臓は“沈黙の臓器”と言われるように異常が起きても症状が出にくいため、気付いた時には既に病状が進行していたというケースも多く見られます。
肝臓の働きには以下のようなものがあります。
- 代謝作用
私達は毎日、ご飯やパン・野菜・肉などの食事を摂取し、それらをエネルギーに変換する事によって活動しています。この変換する働きを持っているのが肝臓です。小腸で吸収された糖質・タンパク質・脂質は肝臓に運ばれて代謝され、貯蓄されたり身体に必要な栄養源に変えられます。例えば、ブドウ糖は肝臓でグリコーゲンに変えられて貯蓄され、必要に応じてブドウ糖に変えられエネルギー源として使われます。タンパク質はアミノ酸、脂質はコレステロールや中性脂肪に変えられます。
その他にも細胞膜にある物質や血液を固める物質、ホルモンの素材、神経伝達物質の素材などからだにとって大切な物質もすべて肝臓で代謝されています。 - 解毒作用
食物やアルコール、薬や毒素など体外から摂取したり、体内で生成された有害な物質を解毒し無毒化します。タンパク質は体内で分解される際に有害なアンモニアを生成しますが、肝臓で無毒な尿素に変えられ排出されます。また、アルコールの解毒は有名です。
【肝臓と飲酒】
アルコールはまず、腸から吸収されます。そして、肝臓へと運ばれ、アセトアルデヒド(解毒の過程で発生する有害物質で二日酔いの原因)という物質に変換され、最終的には、水と炭酸ガスにまで解毒されて、血液中に排出されます。二日酔いがひどい方は、肝臓が弱っているのかもしれません。 - 消化作用(胆汁の生成・分泌)
>肝臓は、体内の古くなったコレステロールや赤血球を分解して胆汁を作り、その胆汁を胆管→胆嚢→十二指腸へと排出して脂肪の吸収を助けたり、肝臓に蓄積された老廃物を体外へ排泄する働きを持っています。胆汁は肝臓から1日約500~800m分泌され、消化酵素を活発にし、脂肪やたんぱく質を分解して腸から吸収しやすくします。腸から吸収された胆汁はまた肝臓に戻り、そしてまた胆汁として分泌されるという効率の良い腸肝循環を行っています。
- 合成作用
栄養状態の指標となるアルブミンというタンパクを合成します。また、血液を固める血液凝固因子を作ります。
わが国の慢性肝炎の約70%はC 型肝炎ウイルス、15~20%がB 型肝炎ウイルスによるものです。残りの多くがアルコール性肝障害で、その他に非アルコール性脂肪性肝炎(Non-alcoholic hepatitis;NASH)、自己免疫性肝炎(Autoimmune hepatitis;AIH)、原発性胆汁性肝硬変(Primary Biliary Cirrhosis;PBC)、薬剤性肝障害などがあります。しかし、健康診断で肝障害を指摘される多くは脂肪肝が原因です。
つまり、脂肪肝とは、食べ過ぎや飲みすぎによって肝臓に中性脂肪やコレステロールが溜まった肝臓の肥満症とも言える状態です。
脂肪肝があるような人は、肥満や生活習慣病の合併を多く認めます。
脂肪肝は年代では30~70代に多く、男性では40歳前後、女性では40代以降の中高年に多発しています。性別では男性のほうが多くみられます。
アルコール性脂肪肝から肝硬変に移行することは良く知られていますが、最近では非飲酒者に発生する脂肪肝の10人に1人が非アルコール性脂肪性肝炎(NASH)という病気に進展し、いずれ肝硬変になることが分かり、問題となっています。
慢性肝炎とは、臨床的には6ヶ月以上の肝機能検査の異常が持続している病態を指します。
つまり、肝臓の細胞(肝細胞)が長期間にわたり持続する炎症によって壊れる病気です。次第に肝臓に線維線維化が生じ、肝硬変となり、肝細胞がんを合併する場合もあります。
わが国の慢性肝炎の約90%がB 型やC 型の肝炎ウイルスの感染によるものです。
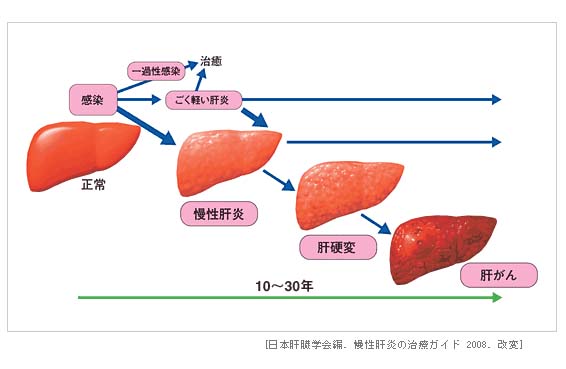
C型慢性肝炎の自然経過
治療しないと10~30年後に肝硬変、肝臓がんに移行しやすい
思春期以降にHBVに感染すると、多くの場合一過性感染で終わります。感染の原因のほとんどはHBV慢性感染者との性的接触によるものと考えられており、この他、十分に消毒していない器具を使った医療行為、入れ墨、ピアスの穴開け、カミソリや歯ブラシの共用、麻薬・覚醒剤使用時の注射器の回しうちの際、HBV持続感染者の血液が付着したままで次の人が使用すると感染の可能性があります。HBV感染後、一過性の急性肝炎を起こすことがしばしばありますが、その後大部分の人ではHBVは排除され、慢性化しません。またHBVに感染しながらも、急性肝炎の症状が出現せず、気づかないうちにHBVが排除される人も少なくありません。ただし、近年ジェノタイプA型と呼ばれる、欧米型やアジア・アフリカ型といった外来種のHBVに感染すると比較的高率に慢性化を起こすことが知られています。
一方、HBVが慢性感染している人の大部分は、母親がHBVの持続感染者で、出産時に産道出血によりHBVが新生児の体内に侵入することにより感染します(母児感染)。その他乳幼児期に医療行為、口移しの食事、傷口からの出血など何らかの理由で、HBVの持続感染者の血液・体液が体内に侵入すると、持続的な感染を起こします。また成人であっても、体の抵抗力(免疫力)が低下するような、免疫抑制剤使用中、抗癌剤治療中、後天性免疫不全症候群(AIDS)患者の人たちは、HBV感染後、自分の力ではHBVが排除できずに持続感染を起こすことがあります。
前述したとおり、B型慢性肝炎は母児感染でHBVに感染した人などの持続感染者に起こりますが、出産後数年~十数年間は肝炎は発症せず、HBVは排除されずに患者さんの体内で共存しています。ところが思春期を過ぎると自己の免疫力が発達し、もともと生まれたときから体内に存在したHBVを病原菌であると認識できるようになり、白血球(リンパ球)がHBVを体内から排除しようと攻撃を始めます。この時リンパ球がHBVの感染した肝細胞も一緒に壊してしまうので肝炎が起こり始めます。一般に10~30才代に一過性に強い肝炎を起こし、HBVはHBe抗原陽性の増殖性の高いウイルスからHBe抗体陽性の比較的おとなしいウイルスに変化します。HBe抗体陽性となった後は、多くの場合そのまま生涯強い肝炎を発症しませんが、変異株のHBVにより慢性肝炎に移行する人もいます。このように思春期以降一過性の肝炎を起こした後はそのまま一生肝機能が安定したままの人がおよそ80~90%、残りの10~20%の人は慢性肝炎・肝硬変へと移行し、肝がんを合併する人も出てきます。
B型肝炎を調べるには?
血液中のHBs 抗原が陽性の場合は、血液中にB 型肝炎ウイルスが存在すると考えられます。さらに、HBe 抗原が陽性の場合はウイルスの量が多く、HBe 抗体が陽性の場合はウイルスの量が少ないと考えられますが、これには例外もあります。血液中のウイルス量はHBV-DNA 量を測定すればわかります
この他にウイルス量は減少しませんが、肝炎を抑える目的で肝庇護剤(内服薬のウルソデオキシコール酸と注射薬のグリチルリチン製剤)による治療を行うことがあります。。
主な病型の分類としては、
- ① アルコール性脂肪肝
- ② アルコール性肝線維症
- ③ アルコール性肝炎
- ④ アルコール性肝硬変(かんこうへん)
アルコール性肝炎はアルコール性肝障害の中でも特殊な病態で、大酒家が、大量飲酒を契機に発症する急性肝細胞壊死による急性肝炎に似た病態をいいます。肝細胞が破壊されて炎症が起こるため、全身の倦怠感や黄疸、発熱、吐き気などに加え腹痛などの症状が現れます。重症型では多臓器不全を合併し約40%が死亡するといわれています。
アルコール性肝硬変はアルコール性肝障害の終末期の状態です。
非アルコール性脂肪性肝炎(Non-alcoholic steatohepatitis;NASH)
NASHは、1980年にアメリカの Mayoクリニックの病理学者 Ludwig が命名しました。アルコールを飲んでいない人に、アルコール性肝炎と同じ病理組織像(脂肪沈着、マロリー体、pericellular fibrosis)を呈する人がいるということで、non alcoholic steatohepatitis;NASH という名前をつけました。
症状:自覚症状はほとんどなく、検査で発覚することがほとんどです。
肝臓に脂肪がたまっているだけ(単純性脂肪肝)であればあまり悪影響はありませんが、何らかの原因で脂肪肝にストレスが加わり、脂肪性肝炎という状態になると、肝硬変へ進展し肝がんを合併することがあります。脂肪肝のうち10人に1人がNASHに進展することが分かってきており、NASHに進展する前に脂肪肝の治療をした方が良いと考えられています。
薬物療法としては、ウルソデオキシコール酸、インスリン感受性改善薬、ビタミンEなどが有効であるという報告があります。
自己免疫性肝炎(Autoimmune hepatitis;AIH)
原発性胆汁性肝硬変(Primary Biliary Cirrhosis;PBC)
その他、胆汁うっ滞により脂溶性のビタミンであるビタミンDが吸収されにくくなり、特に閉経期の女性では骨粗鬆症が進行しやすくなります。また、高脂血症を生じやすく、目の周りに脂肪が沈着する眼瞼黄色種ができることもあります。
PBCには他の自己免疫疾患が合併することが知られています。日本ではこの病気の約15%の方に口腔乾燥症・乾燥性角結膜炎を特徴とするシェ-グレン症候群、約5%に関節リウマチ、慢性甲状腺炎が合併するとされており、これら合併した他の自己免疫疾患の症状が前面に出る場合もあります。
この病気が進行して肝硬変に至った場合は、他の原因による肝硬変と同じ治療を行います。また食道や胃に静脈瘤ができ、放置しておけば出血の危険性が高いと予測される場合は予防的に内視鏡を使った治療が行われています。これら様々な内科的治療を行ってもなおその効果がみられない場合、肝移植治療を検討します。
肝臓がんの種類は、大きく分けて2種類あります。はじめから肝臓にできる原発性肝細胞がんと、他の臓器から転移して起こる転移性肝がんです。
一般的には、肝炎ウイルスが感染した後、ウイルスが排除できず、慢性肝炎や肝梗変になってがんが出ることが多いのですが、B 型肝炎ウイルスの場合、肝臓の細胞の遺伝子に入り込み、発がんの原因になることもあります。そのため肝機能のそれほど悪くない時期から発がんを認めることもあります。それに対しC 型肝炎は、感染して20~30 年後に、肝臓が進行した慢性肝炎や肝硬変になってから肝細胞がんができることが多くみられます。C 型肝炎ウイルスにより、肝臓の障害が続き細胞が壊れたり、新しくできたりを繰り返すうちに遺伝子に変化が起こり、がんができてしまうと考えられています。例外もありますが、肝がんの発生はC 型慢性肝炎の患者さんの中でも肝機能の悪い状態が長期に持続する場合に高頻度に起こります。
その他の肝細胞がんの原因としては、アルコール性肝硬変、非アルコール性脂肪肝炎(NASH)、自己免疫性肝炎や原発性胆汁性肝硬変の患者さんなどに肝発がんが起こります。
内科的治療には内科的治療には、経カテーテル肝動脈塞栓療法(TAE)、エタノール局部注療法(PEIT)、マイクロ波凝固療法、ラジオ波焼灼療法(RFA)、リザーバーを使用した抗がん剤動注療法などがあります。最近では、初期の肝癌の多くはRFA で治療することが多くなっています。
転移性肝がんとは、他の臓器に発生したがんが肝臓に転移したものです。肝臓は、血管を介して全身のさまざまな臓器とつながっているため、他の部位で生じたがんが高頻度に転移します。特に、胃や大腸、胆のう、膵臓などの腹部臓器の血液は門脈という血管を介して1度肝臓を通ってから全身に回るため、これらの臓器のがんは最初に肝臓に転移することが多くみられます
胆道の病気
膵臓の病気
- ① 内分泌:膵臓にはランゲルハンス島というホルモンを分泌する組織が散在しておりここからインスリンやグルカゴンなどのホルモンが分泌されています。これらのホルモンは血糖のコントロ-ルなど重要な働きをしています。
- ② 外分泌:膵臓の腺房細胞では消化液の一種である膵液が作られています。膵液は細い膵管に分泌され、膵管は合流を繰り返して膵臓の中心を通る主膵管を流れ、最後に胆汁の通り道である胆管と十二指腸の乳頭部で合流し、十二指腸に分泌されています。膵液にはアミラ-ゼ、トリプシン、リパ-ゼといった消化酵素が含まれています。アミラーゼは主に炭水化物を分解する膵液、トリプシンは主にタンパク質を分解する膵液、リパーゼは主に脂肪を分解する膵液です。膵液は食物が胃から十二指腸に送られると反応性に分泌されます。膵臓から分泌される膵液は若干の粘り気はありますが、無味無臭の透明の液体です。
急性膵炎は、胆石や胆汁のうっ滞や多量の飲酒が原因で、活性化された膵酵素(すいこうそ)によって自分の膵臓が自己消化されてしまい、膵臓やその他の主要な臓器に炎症と障害が引き起こされる病気です。 短期間で軽快する軽症膵炎から、多臓器不全(たぞうきふぜん)で死に至る重症急性膵炎まで、様々なケースがあります。
診断
画像診断では、一般に腹部超音波検査(US)や腹部CT検査が行われ、膵臓の腫脹や膵周囲の炎症性変化(液体貯留など)が特徴的な所見として認められます。
急性膵炎は、重症度によって予後が異なるため、重症度に基づいて治療法を選択する必要があります。重症度の判定は、臨床所見と血液・尿生化学検査、および画像診断(造影CT検査)によって総合的に行い、軽症か重症かを判断します。
腹痛などの痛みに対しては、鎮痛薬を適宜使用します。さらに、膵酵素の活性を抑える働きのある蛋白分解酵素阻害薬を使用します。軽症と中等症膵炎の多くは、このような基本治療で軽快します。 しかし、重症膵炎では、様々な合併症に対する治療を行わなければならず、集中治療室(ICU)での全身管理が必要になることも少なくありません。また、血液浄化療法やステロイドの動注療法などの特殊な治療も行われます。
胆石性膵炎では、原因を除去するために内視鏡を用いた胆管結石の除去や胆管ドレナージが必要になることがあります。また、再発防止に胆嚢摘出術などの治療を考慮する必要もあります。
重症膵炎では、急性期を過ぎた時期にしばしば仮性嚢胞が形成されることがあります。仮性嚢胞はそのまま自然に消えることもありますが、大きいものや感染を伴う場合、また出血の危険がある場合には、嚢胞内に管を挿入して内容物を吸引するドレナージが必要となります。
長年にわたる多量のアルコ-ル摂取やその他の原因によって、膵臓に繰り返し炎症が起こり、次第に膵臓の細胞が破壊されて膵実質が脱落して線維に置き換わり、膵臓全体が硬くなって萎縮していく病気です。我が国の慢性膵炎患者の成因として最も多いのは、アルコール性で 64.8%を占め、次に原因不明の特発性が18.2%、胆石性は2.8%です。男性ではアルコール性が73.0%で最も多く、女性では特発性が40.5%と最も多くみられます。
これらの症状は、膵臓の機能が比較的保たれている早期(代償期)にみられますが、膵組織が高度に広範囲に破壊され膵機能が著しく低下した後期(非代償期)には腹痛は軽減します。また、慢性膵炎の後期には、内分泌(インシュリンの分泌)が低下することによる糖代謝障害(膵性糖尿病)や、外分泌(消化酵素の分泌)が低下することによる消化吸収障害(脂肪性下痢)や体重減少が出現します。
慢性膵炎は基本的には急性膵炎とは別の病気と考えられます。膵臓の中に石(膵石)ができて痛みや炎症を起こすことが多いのも慢性膵炎の特徴です。
診断
慢性膵炎の早期には膵臓の形(形態)や膵臓の機能に異常が少ないため、臨床診断基準に当てはまる症例が少ないのも事実です。早期の慢性膵炎の診断は困難で、臨床診断基準では、ある程度進行したものしか診断できないという問題があります。
① 生活習慣の改善
症状が出現する原因、あるいは誘因を除去することが重要です。すわなち、食事やストレスなどの生活習慣の改善が必要で、禁酒の実現には、家族、社会の協力が必要となります。
治療の原則として、
- 禁酒が一番で、原因となるアルコ-ルを完全に絶つことが重要
- 暴飲暴食や過労を避ける
- 脂肪の多い食事を控える(脂肪30~40 g/日以下)
- 食生活や生活習慣をきっちりとし、腹6~8分目とする
>
などが挙げられます。
腹痛を繰り返す患者さんでは、食事摂取による疼痛誘発を避けるために1回の食事量を少なくし、1日に4~5回摂取するようにします。また、ストレスも慢性膵炎に悪影響を及ぼしますので、心身の安静を守りストレス・不安の解消などに努めることも重要です。
② 保存的治療
腹痛に対しては鎮痙薬、鎮痛薬を投与します。腹痛の程度が比較的軽度の場合には、消化酵素薬や酵素阻害薬の経口投与などを行います。膵機能の低下による消化吸収障害(下痢、脂肪便)に対しては、消化酵素薬の大量投与が必要になります。また、胃酸分泌抑制薬も併用します。慢性膵炎が原因で発症した糖尿病(膵性糖尿病)は、通常の糖尿病で使用される経口糖尿病薬ではコントロールが困難な場合が多く、一般にインスリン注射が必要になります。
③ 特殊治療
保存治療でコントロールできない疼痛、膵管の狭窄や膵石のために腹痛が持続あるいは繰り返す症例や、膵嚢胞や膿瘍などの合併症を伴う場合には、膵管内へチューブを入れ膵液のうっ滞を取り除いたり(ドレナージ術)や、膵石に対して体外衝撃波結石破砕療法(ESWL)による治療も行うこともあります。また、膵嚢胞や膿瘍に対しては手術やエコー下ドレナージなどが必要に応じて行われます。
通常、膵がんとは膵管から発生し、充実性の腫瘤を形成して浸潤、転移を起こしやすい膵管がん(通常型膵がん)を意味します。膵臓のがんの90~95%を占めており、消化器のがんのなかでも難治性のがんの代表です。膵がんの発生率は胃がんや大腸がんに比べ1/3~1/5程度にもかかわらず、国内におけるがんによる死亡原因の第5位を占めています。難治がんである原因は、膵臓がんには特異的な初発症状がなく、膵臓がんと診断された時には多くが高度に進行しており、既にがんが膵臓の周囲の重要臓器に拡がっていたり、肝臓などの他臓器にがんが転移していて、7割から8割の方は外科手術の適応にならないこと、また、たとえ切除可能であっても早期に再発を生じることが多いことが挙げられます。
膵臓を3等分し十二指腸側から膵頭部、膵体部、膵尾部といいますが、膵がんの多く(70~80%)は膵頭部に発生します。
膵臓のがんには他に、膵臓に嚢胞を形成するがん、粘液を産生するがん、ランゲルハンス島から生じたがんなどがありますが、ここでは、大多数を占める通常型膵がんについて述べます。
非手術例に対しては、化学療法、放射線療法などが行われています。現在、標準的全身化学療法としてはゲムシタビン(gemcitabin;GEM)、ティーエスワン(tegafur・gimeracil・oteracil potassium;TS-1)を使用した治療が行われています。放射線療法は局所制御に効果があり、疼痛除去などの改善がみられます。治療の進歩にもかかわらず、膵ガンの治療成績はいまだ満足いくものではなく、実際の現場ではこれらの治療法が適宜組み合わせられています



